
É normal enxergar pontos pretos na frente da visão?
As moscas na visão ou moscas volantes são consequência de um processo chamado descolamento do vítreo. O vítreo é um gel transparente que preenche o
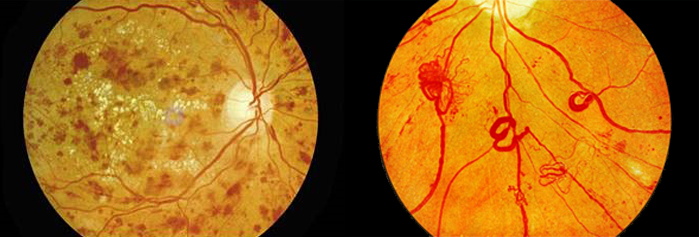
O diabetes além de acometer rins, coração, pode também afetar os olhos, principalmente a vascularização da retina, causando a Retinopatia Diabética. Trata-se de uma das mais graves doenças da retina e, quando avançada, pode levar à cegueira.
A associação americana de oftalmologia preconiza que todo diabético realize pelo menos uma vez por ano uma consulta com um retinólogo. Quanto pior o controle da glicemia, maior o risco de desenvolver a doença grave. Por isso, todo diabético deve fazer adequadamente o tratamento baseado no tripé: dieta, exercício e controle glicêmico medicamentoso, mantendo a hemoglobina glicada próxima a 6,5 – 7%. As estatísticas mostram que mais que 50% dos pacientes com 15 anos de diabetes têm algum grau e de retinopatia diabética. Pacientes que usam insulina e/ou têm pressão alta podem desenvolver a doença de forma mais precoce e mais grave.

Diferença de visão entre uma pessoa normal e outra com retinoplastia diabética.
Infelizmente os sintomas só aparecem nas fases avançadas da doença e muitos perdem a oportunidade de tratá-la nas fases iniciais. Daí a importância do controle de rotina anual com o especialista em retina. Os sintomas são basicamente embaçamento/turvação visual. Importante lembrar que às vezes a visão permanece boa mesmo com a doença avançada na retina, sendo este mais um motivo para o controle anual.
O exame mais importante é o mapeamento de retina (fundo de olho), já que o médico consegue examinar toda a retina de forma direta. Muitas vezes são necessários exames complementares como a tomografia da retina (OCT) e a angiografia retiniana com contraste venoso.
A retinopatia diabética tem vários estágios que vão da doença leve até a mais grave, quando há descolamento de retina pela diabetes. As formas mais leves requerem apenas acompanhamento clínico anual. As formas mais graves necessitam de tratamento com laser de fotocoagulação retiniana, que é feito em mais ou menos 4-5/sessões de laser por olho.
Quando há descolamento de retina e hemorragia no gel vítreo se faz necessário o tratamento cirúrgico.
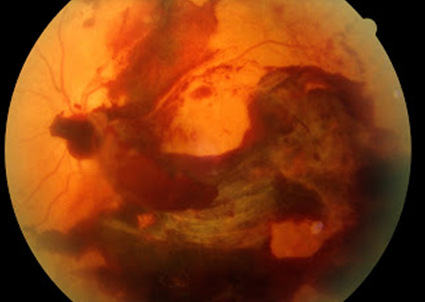
Hemorragia no gel vítro
Há ainda o acometimento da mácula, onde ocorre edema (inchaço) desta importante estrutura, responsável pela visão central. Esta forma é a que mais comumente prejudica a visão dos pacientes e o tratamento é feito com injeções intra-oculares e/ou laser. As injeções podem ser anti-angiogênicos (EYLIA, LUCENTIS ou AVASTIN) ou de corticóide (OZURDEX). Normalmente, estas injeções são feitas mensalmente, até o controle do edema. Laser de fotocoagulação retiniana também pode ajudar no tratamento do edema de mácula.
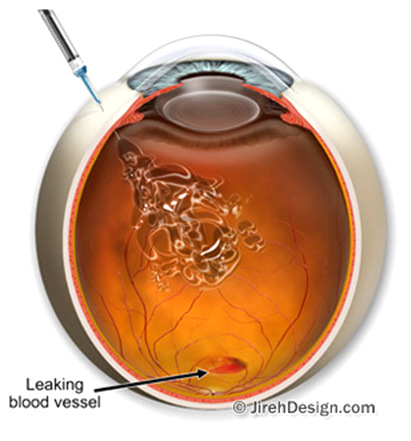
Injeção intra-ocular
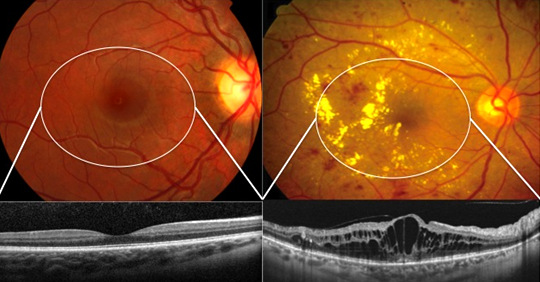
À esquerda, mácula e tomografia normais. À direita, edema (inchaço) da mácula.

As moscas na visão ou moscas volantes são consequência de um processo chamado descolamento do vítreo. O vítreo é um gel transparente que preenche o

Pessoas com diabetes são duas vezes mais propensas a desenvolver catarata do que outros adultos Pessoas com diabetes têm mais risco de ter catarata, e

Se você tem diabetes, corre maior risco de desenvolver certas doenças oculares, incluindo retinopatia diabética, glaucoma e catarata. Mas existem formas de prevenir ou controlar estas doenças da visão, veja a seguir.